Notre approche intégrative permet de compléter positivement les traitements conventionnels, diminuer certains effets secondaires et maintenir la qualité de vie du patient dans sa globalité.
Nous sommes convaincus que la meilleure façon de recouvrer la santé, une fois la maladie déclarée, est de la combattre en recourant à une approche thérapeutique élargie. La pertinence de cette démarche à 360° engendre des bénéfices synergiques immédiats et concrets, et place le patient dans une meilleure configuration pour le futur.
Patient, acteur de sa guérison
Par son approche tant au niveau physique que psychique, l’oncologie intégrative est une précieuse alliée pour faire face à la maladie. Selon notre modèle, le patient n’est pas un sujet passif: il participe activement à sa guérison.
Prise en charge pluridisciplinaire
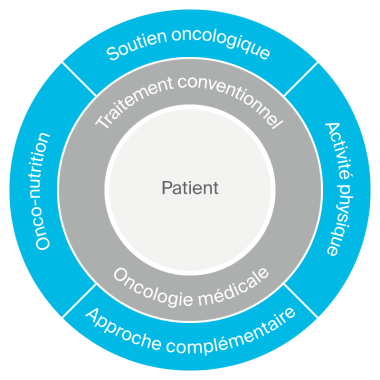
La prise en charge ambulatoire globale et multidisciplinaire se décline en 5 volets: traitement médical par les oncologues et les spécialités apparentées, onco-nutrition, soutien oncologique, réadaptation physique, et l’approche complémentaire.
L’oncologie intégrative vient compléter et renforcer les prestations du Pôle d’oncologie de Hirslanden Clinique des Grangettes ainsi que du Centre du sein, du Centre de la prostate et de la Physiothérapie des Grangettes. Les patients bénéficient désormais d’une prise en charge oncologique globale, multidisciplinaire et intégrative sur site.
Annonce du diagnostic
L’annonce d’un cancer représente un véritable choc, tant pour la personne touchée que pour ses proches. Plus rien n’est comme avant. La vie change du tout au tout.
Il est normal de se sentir dépassé. Vous vous retrouvez submergé de questions sans réponses et vous faites face à toute une série de doutes déstabilisants.
Nous sommes là pour vous
Nous sommes là pour vous aider – dès le diagnostic – et en collaboration avec votre oncologue. Il s’agit de pouvoir mieux affronter le parcours qui se dresse devant vous.
Des ressources concrètes s’offrent à vous ; il s’agit maintenant de mettre toutes les chances de votre côté.
Prise en charge personnalisée
Nous vous proposons de verbaliser vos craintes, questionnements, et toutes les émotions auxquels vous êtes confronté. Nous répondons à toutes vos questions.
En fonction de vos besoins, nous mettons en place une prise en charge émotionnelle visant à diminuer le stress associé à l’annonce de la maladie, ainsi qu’une prise en charge nutritionnelle spécifique à votre type de cancer.
De même, nous prônons une variété de thérapies complémentaires permettant de mieux gérer les symptômes immédiats et différés liés au cancer.
Bienfaits escomptés
Nous vous transmettons des outils pour vous aider à gérer vos émotions et à préparer votre organisme pour une meilleure tolérance et efficacité des traitements oncologiques.
Notre démarche vise à favoriser la résilience, à promouvoir la rémission, ainsi qu’à préserver votre qualité de vie.
Une approche thérapeutique coordonnée définit les spécificités du programme oncologique.
L’oncologie intégrative accompagne le patient, parallèlement aux traitements en médecine oncologique. Nous intervenons dès le diagnostic, ce qui permet de créer une synergie positive avec les traitements spécifiques.
Notre programme de réadaptation oncologique ambulatoire, validé par la Ligue contre le cancer, s’appuie sur les 3 piliers que sont le soutien oncologique, l’onco-nutrition et la réadaptation physique.*
Le programme est couronné par l’approche complémentaire intégrative.** Cet ensemble de pratiques de soins validées, sans guérir le cancer, est reconnu pour agir sur les symptômes de la maladie, améliorant aussi bien votre qualité de vie que votre bien-être.
* Ces 3 prestations médicales ambulatoires sont remboursées par votre assurance maladie de base (LAMal)
** Ces prestations n’étant pas couvertes par votre assurance maladie de base, il convient dès lors de vous informer auprès de votre assurance complémentaire quant aux conditions de remboursement
Pourquoi recourir au programme ?
Pourquoi recourir
au programme ?
À mesure que la complexité du traitement des maladies cancéreuses augmente, la prise en charge se personnalise. Les thérapies sont devenues plus efficaces, moins éprouvantes et mieux tolérées par de nombreux patients.
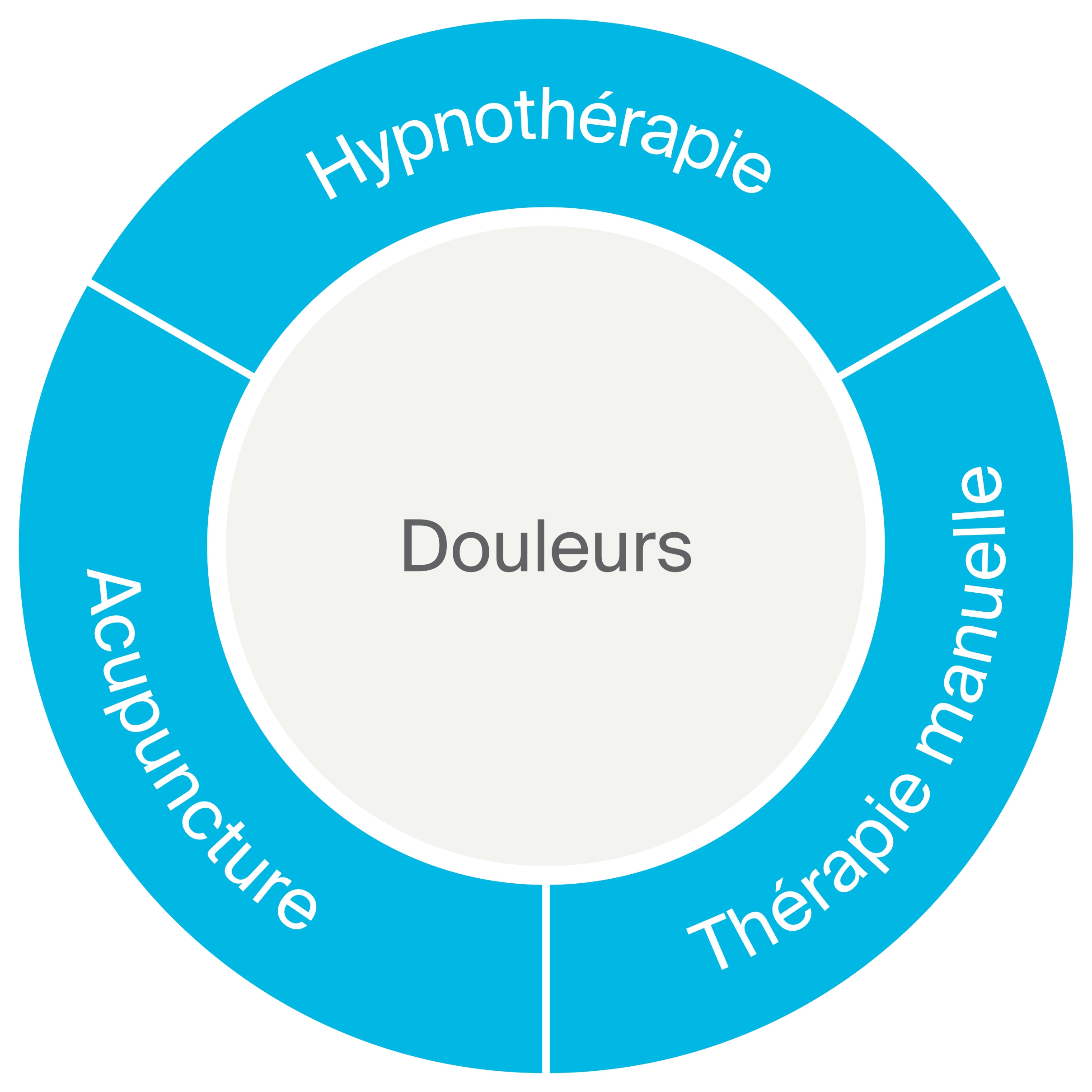
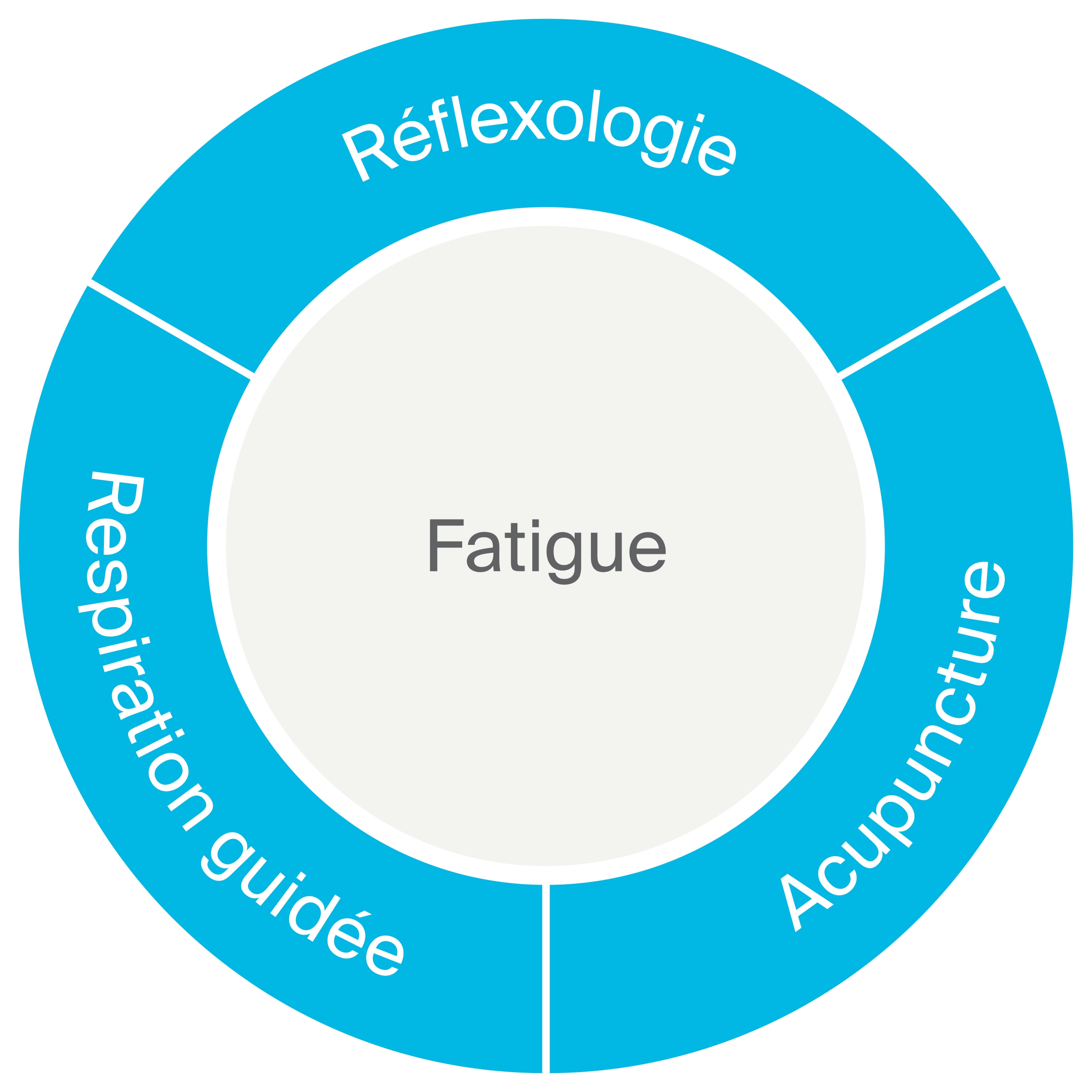
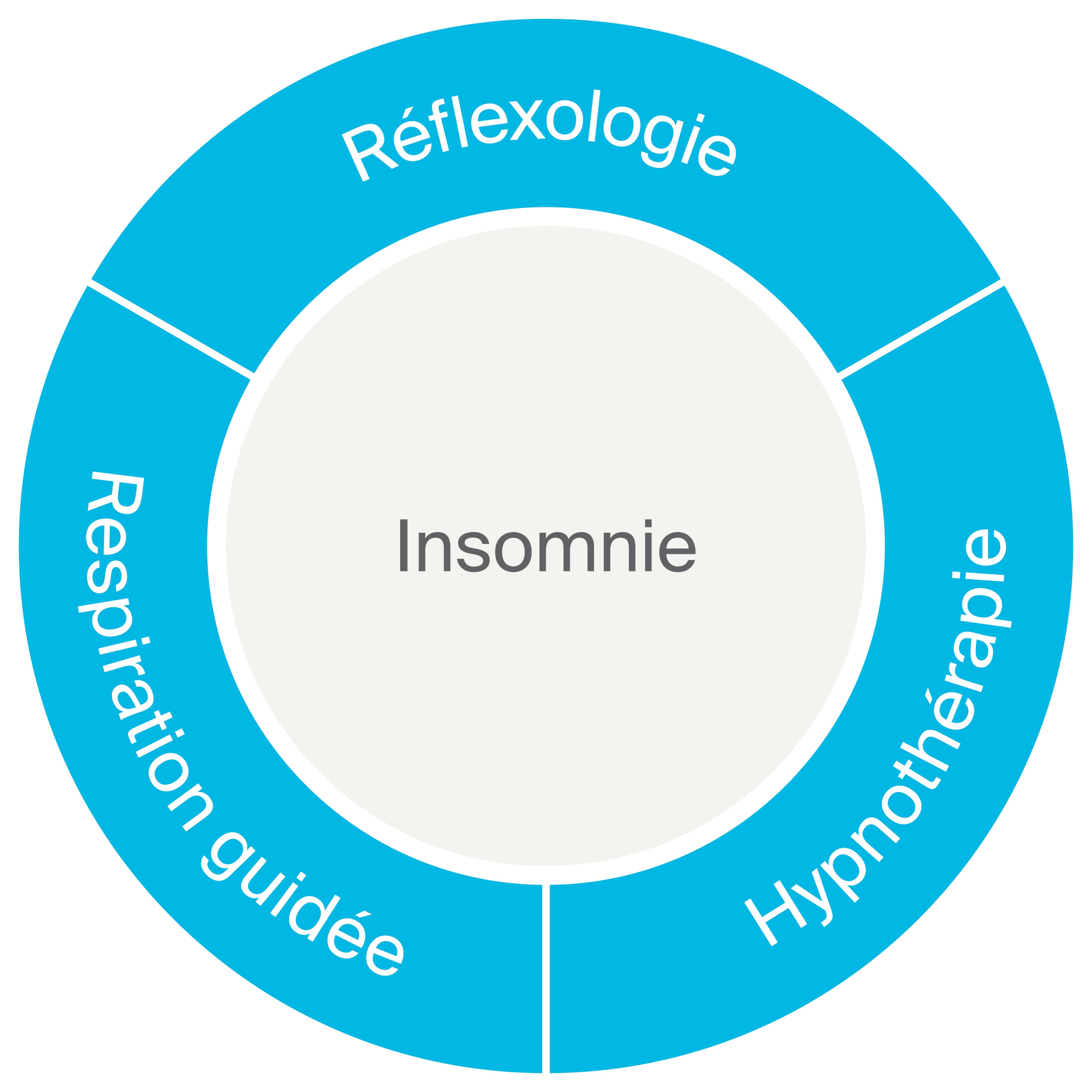
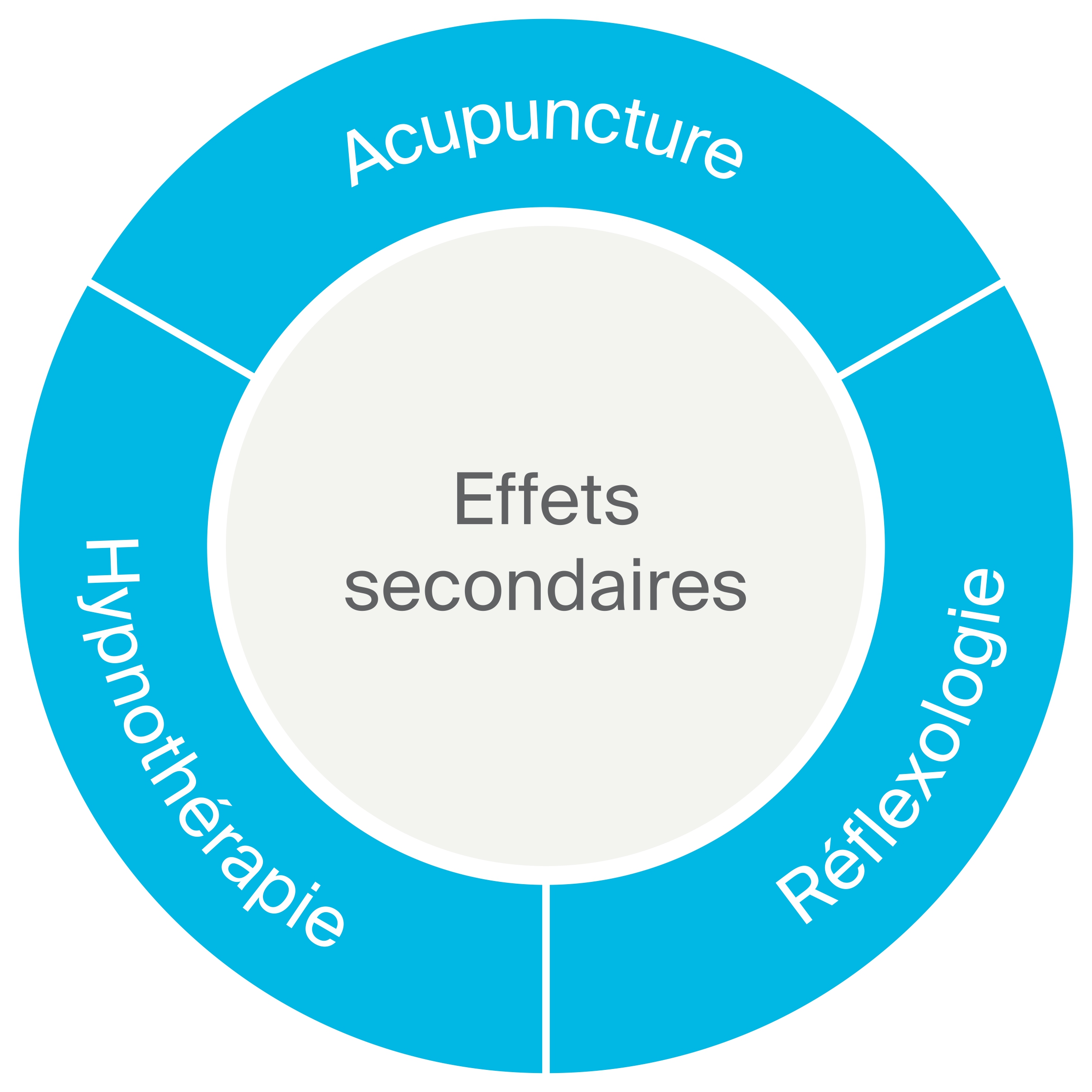
Les traitements peuvent néanmoins engendrer des effets indésirables ; leurs causes sont diverses et varient en intensité et en durée. Les problématiques les plus fréquentes chez les patients oncologiques sont:
Les patients qui ont subi des traitements oncologiques (chirurgie, radiothérapie, chimiothérapie, immunothérapie) présentent souvent des symptômes tels que satiété précoce, anorexie, modification du goût et de l’odorat, troubles du transit.
La malnutrition ne résulte pas uniquement du manque d’absorption de certains nutriments, mais aussi des changements métaboliques que produit le cancer lui-même ou son traitement.
Il est donc capital de rétablir chez les patients oncologiques un état nutritionnel optimal, d’autant que certaines études ont montré que le risque de récidive du cancer du côlon pourrait être réduit par une optimalisation du régime alimentaire notamment à l’aide de micronutriments.
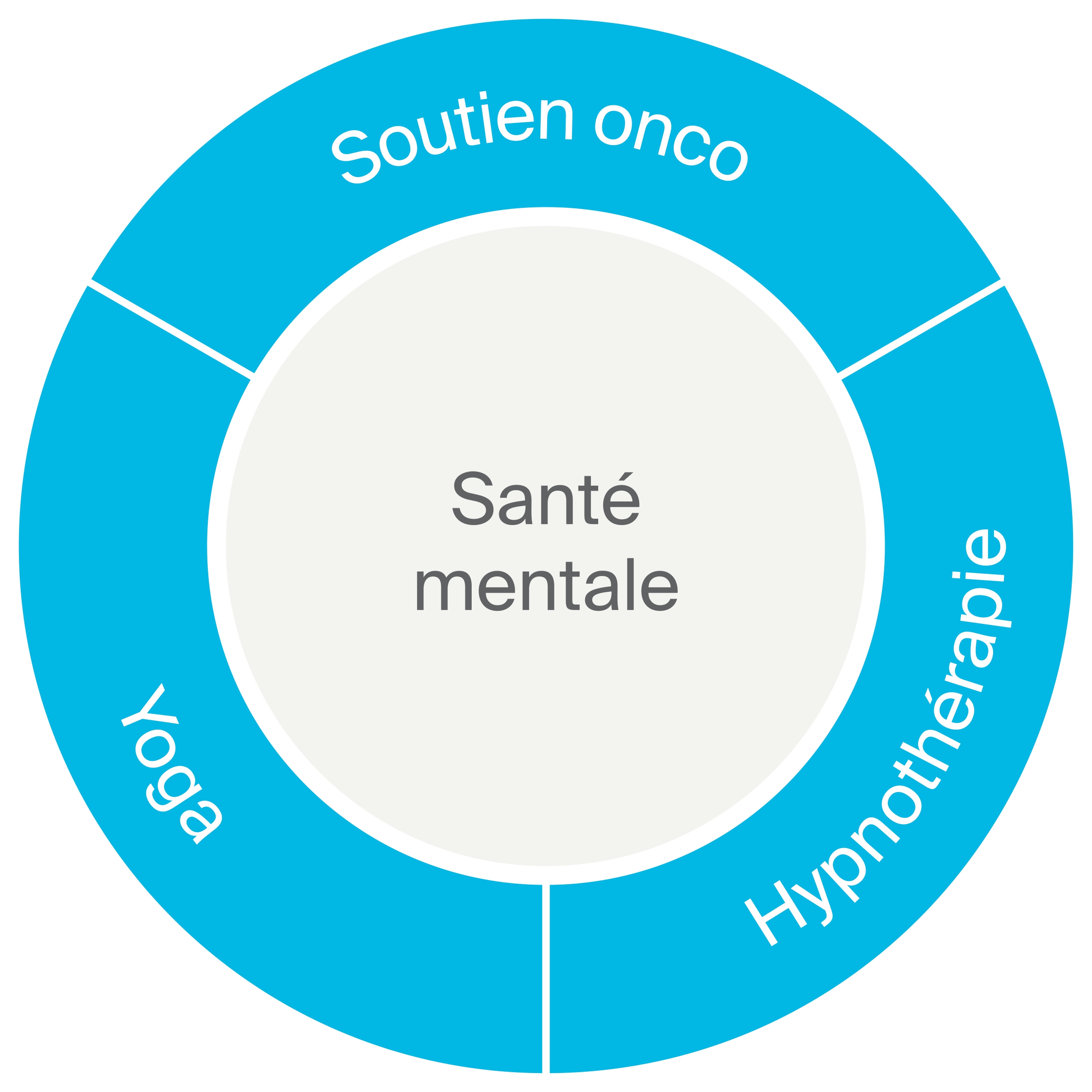
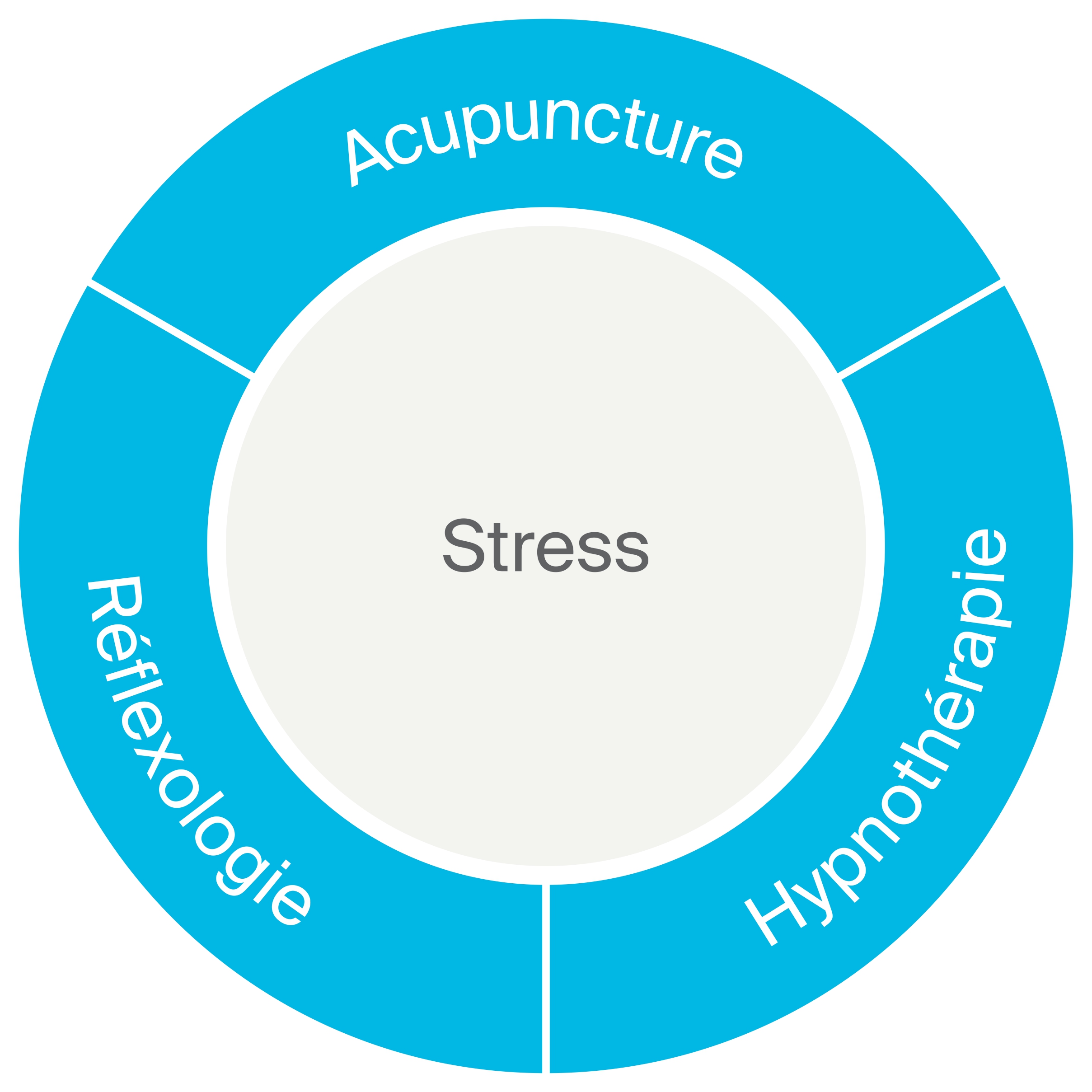
Il existe une importante proportion de patients oncologiques qui présentent une anxiété généralisée, de la dépression et craignent une récidive.
Une étude a montré que la crainte d’une récidive pourrait affecter jusqu’à 80 % des patients en rémission, alors que 9% d’entre eux souffriraient également d’anxiété et de dépression.
Les thérapies de réduction du stress par la méthode du mindfulness et le soutien psychologique se sont révélés efficaces pour améliorer ces symptômes, de même que les troubles du sommeil. En particulier, une méta-analyse récente a démontré que des interventions de type mindfulness diminuaient l’anxiété et la dépression jusqu’à 6 mois après leur pratique.
Contrairement aux patients en bonne santé, la fatigue des patients oncologiques n’est que peu soulagée par le sommeil et le repos.
Cette fatigue peut durer longtemps après la fin des traitements. L’activité physique a montré un effet bénéfique sur la fatigue de patientes en rémission du cancer du sein.
Il a par ailleurs été démontré que des traitements non pharmacologiques, tels que des exercices et interventions psychologiques, diminuent plus la fatigue que les traitements pharmacologiques seuls.
Elle s’explique par la dégénérescence des cellules musculaires et la diminution de leur synthèse. Parmi plusieurs mécanismes, ceci peut être produit par une augmentation de molécules pro-inflammatoires produites par les tumeurs.
On a pu démontrer que l’activité physique induisait:
- une augmentation de la force musculaire chez les patients en rémission
- une augmentation de l’estime de soi
- une possible diminution du risque de rechute
La diminution des fonctions cognitives se manifeste par une diminution de la concentration, de la mémoire et des fonctions exécutives après un traitement oncologique: 75% des patients le constatent durant leur traitement et jusqu’à 30% s’en plaignent encore pendant les années suivantes.
Des interventions telles que les thérapies cognitivo-comportementales, le mindfulness et le tai-chi ont montré une amélioration des fonctions cognitives chez les survivantes du cancer du sein.
Ces techniques, de même que la méditation et le yoga, ont établi un impact positif sur la qualité de vie.
- Witt CM, Balneaves LG, Cardoso MJ, et al: A comprehensive definition for
integrative oncology. J Natl Cancer Inst Monogr 2017:3-8, 2017 - Greenlee, Clinical Practice Guidelines on the Use of Integrative Therapies as Supportive Care in Patients Treated for Breast Cancer, JNCI Monographs, Volume 2014, Issue 50, November 2014, Pages 346–358
- Greenlee Clinical practice guidelines on the evidence-based use of integrative therapies during and after breast cancer treatment CA Cancer J Clin. 2017 May 6;67(3):194-232.
- Lyman, Integrative Therapies During and After Breast Cancer Treatment: ASCO Endorsement of the SIO Clinical Practice Guideline, Journal of Clinical Oncology 36 2018, 2647-2655.
- Carlson, Mind-Body Therapies in Cancer: What is the Latest Evidence? Current Oncology Reports. 2017; 19(10):67.
Déséquilibre nutritionnel
- Baracos VE. Cancer-associated malnutrition. European Journal of Clinical Nutrition. 2018;72(9):1255-1259
- Meyerhardt JA, Niedzwiecki D, Hollis D, et al. Association of Dietary Patterns with Cancer Recurrence and Survival in Patients with Stage III Colon Cancer. Jama. 2007;298(7):754
Anxiété & Dépression
- Yi JC, Syrjala KL. Anxiety and Depression in Cancer Survivors. Medical Clinics of North America. 2017;101(6):1099-1113
- Beckjord EB, Reynolds KA, Londen GJV, et al. Population-Level Trends in Post-treatment Cancer Survivors’ Concerns and Associated Receipt of Care: Results from the 2006 and 2010 LIVESTRONG Surveys. Journal of Psychosocial Oncology. 2014;32(2):125-151
- Boyes AW, Girgis A, Deste CA, Zucca AC, Lecathelinais C, Carey ML. Prevalence and Predictors of the Short-Term Trajectory of Anxiety and Depression in the First Year After a Cancer Diagnosis: A Population-Based Longitudinal Study. Journal of Clinical Oncology. 2013;31(21):2724-2729
- Oberoi S, Yang J, Woodgate R.L, et al. Association of mindfulness-based interventions with anxiety severity in adults with cancer. A systematic review and meta-analysis. JAMA Network Open 2020,3(8):e2012598
Fatigue
- Morrow GR, Shelke AR, Roscoe JA, Hickok JT, Mustian K. Management of Cancer-Related Fatigue. Cancer Investigation. 2005;23(3):229-239
- Ryan JL, Carroll JK, Ryan EP, Mustian KM, Fiscella K, Morrow GR. Mechanisms of Cancer-Related Fatigue. The Oncologist. 2007;12(suppl_1):22-34
- Cramp F, Byron-Daniel J. Exercise for the management of cancer-related fatigue in adults. Cochrane Database of Systematic Reviews. 2012
- Mustian KM, Alfano CM, Heckler C, et al. Comparison of Pharmaceutical, Psychological, and Exercise Treatments for Cancer-Related Fatigue. JAMA Oncology. 2017;3(7):961
Faiblesse musculaire généralisée
- Milgrom D, Lad N, Koniaris L, Zimmers T. Bone Pain and Muscle Weakness in Cancer Patients. Curr Osteoporos Rep. 2017;15(2):76-87
- Rock C, Doyle C, Demark-Wahnefried W et al. Nutrition and physical activity guidelines for cancer survivors. CA Cancer J Clin. 2012;62(4):242-274
- Awick E, Phillips S, Lloyd G, McAuley E. Physical activity, self-efficacy and self-esteem in breast cancer survivors: a panel model. Psychooncology. 2016;26(10):1625-1631
- Ibrahim E, Al-Homaidh A. Physical activity and survival after breast cancer diagnosis: meta-analysis of published studies. Medical Oncology. 2010;28(3):753-765
Diminution des fonctions cognitives
- Janelsins MC, Kesler SR, Ahles TA, Morrow GR. Prevalence, mechanisms, and management of cancer-related cognitive impairment. International Review of Psychiatry. 2014;26(1):102-113
- Johns SA, Ah DV, Brown LF, et al. Randomized controlled pilot trial of mindfulness-based stress reduction for breast and colorectal cancer survivors: effects on cancer- related cognitive impairment. Journal of Cancer Survivorship. 2015;10(3):437-448
- Buffart LM, Uffelen JGV, Riphagen II, et al. Physical and psychosocial benefits of yoga in cancer patients and survivors, a systematic review and meta-analysis of randomized controlled trials. BMC Cancer. 2012;12(1)
Avec l’avancée considérable des traitements conventionnels, le cancer a évolué en maladie chronique. La durée de vie des patients, tout comme leur qualité de vie, se sont imposées comme un axe essentiel dans une prise en charge profondément remodelée.
L’approche complémentaire a ainsi émergé, jusqu’à devenir incontournable.
Toute une variété de thérapies complémentaires, agissant en harmonie avec les mécanismes d’autoguérison du corps, permettent de mieux gérer les symptômes liés au cancer, de promouvoir les changements de mode de vie ainsi que d’améliorer la qualité de vie des patients.
Soins & traitements oncologiques
Soins &
traitements
oncologiques
L’état nutritionnel impacte l’évolution clinique et préserve la qualité de vie du patient.
Prise en compte des dimensions psychologiques, émotionnelles, comportementales, familiales et sociales en relation au cancer.
L’activité physique adaptée est une alliée indispensable dans la lutte contre le cancer.
L’hypnose vise à rendre accessible des ressources peu exploitées du cerveau.
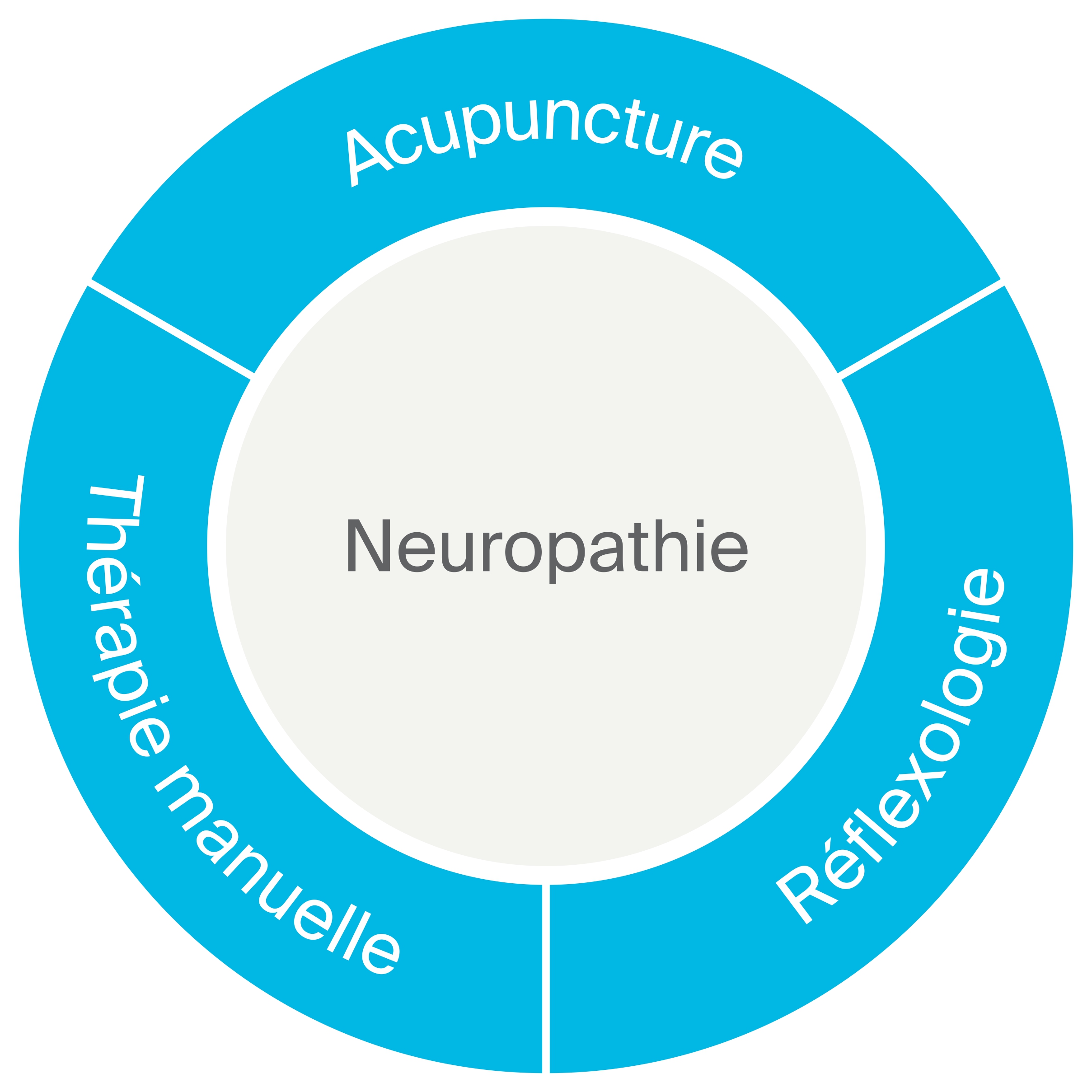
Art médical agissant sur la circulation de l’énergie vitale et l’équilibre de deux forces antagonistes.
Thérapie de soutien employant une pression manuelle sur des zones ou des points réflexes.
Mobilisations spécifiques pour récupérer mobilité et motricité.
La yoga thérapie s’inscrit dans une relation d’aide entre le patient et le thérapeute.
Voyage de la conscience, depuis le monde extérieur vers celui intérieur, du corps à l’esprit…
Assurance Complémentaire & conditions de remboursements
Il incombe au patient de préalablement s’informer auprès de son assurance,
si la thérapie et le thérapeute choisis sont remboursés par sa complémentaire.
Assurance complémentaire
& conditions de remboursement
Il incombe au patient de préalablement s’informer auprès de son assurance,
si la thérapie et le thérapeute choisis sont remboursés par sa complémentaire.
Suggestions en lien avec les symptômes